Prednášky v Špecializačnom štúdiu Ošetrovateľská starostlivosť o dialyzovaného pacienta v roku 2023
Fakulta ošetrovateľstva a zdravotníckych odborných štúdií, Slovenská zdravotnícka univerzita, Bratislava
Subkatedra ošetrovateľskej starostlivosti o dospelých
Termín konania: Utorok, 05. 12. 2023 13:00-17:00
Miesto konania: FOaZOŠ SZU, Limbová 12-14, 833 03 Bratislava
Transplantácia Obličky (Ľadviny)
Transplantácia obličky (ľadviny) je chirurgický zákrok, pri ktorom sa pacientovi s chronickým zlyhaním obličiek implantuje zdravá oblička od darcu. Darca môže byť buď živý, príbuzný alebo nepríbuzný, alebo zosnulý, ktorý daroval svoje orgány po smrti. Transplantácia obličky môže zlepšiť kvalitu života pacienta, pretože mu umožňuje zbaviť sa dialýzy a vrátiť sa k normálnej strave a aktivite. Transplantácia obličky je však komplexný a rizikový proces, ktorý vyžaduje dlhodobú starostlivosť a sledovanie. Pacient musí podstúpiť viaceré testy a vyšetrenia pred transplantáciou, aby sa zistila jeho vhodnosť a kompatibilita s darcom. Pacient musí tiež užívať lieky na potlačenie imunitného systému, aby sa zabránilo odmietnutiu obličky. Tieto lieky môžu mať vedľajšie účinky, ako je infekcia, vysoký krvný tlak, cukrovka, rakovina a iné. Transplantácia obličky sa vykonáva pod celkovou anestéziou v špecializovanej nemocnici. Lekári, sestričky a zdravotníci sa starajú o pacienta pred, počas a po operácii. Lekári vykonajú rez v dolnej časti brucha pacienta a vložia novú obličku. Stará oblička sa zvyčajne neodstraňuje, pokiaľ nezapríčiňuje problémy. Nová oblička sa pripojí k cievam a močovodu pacienta, aby sa umožnilo prenos krvi a moču. Operácia trvá približne tri až štyri hodiny. Po operácii pacient zostane v nemocnici na niekoľko dní, kým sa jeho stav nezlepší. Pacient bude musieť pravidelne navštevovať lekára kvôli kontrole funkcie obličky a prispôsobeniu liekov a ostatných liečebných opatrení. Transplantácia obličky je závažné rozhodnutie, ktoré si vyžaduje informovaný súhlas pacienta a jeho rodiny. Pacient by mal zvážiť všetky výhody a nevýhody transplantácie, ako aj alternatívne možnosti liečby. Pacient by mal tiež byť vďačný darcom, ktorí mu umožnili získať novú šancu na život.
Transplantácia obličky (KTx, RTx, NTx) je chirurgický zákrok, ktorým sa zdravá oblička od živého alebo mŕtveho darcu prenáša na pacienta trpiaceho zlyhávaním obličiek. Transplantácia obličky je často preferovanou možnosťou liečby pre pacientov so závažným zlyhávaním obličiek, pretože ponúka lepšiu kvalitu života a dlhšie prežívanie ako dialýza.
Proces transplantácie obličky (ľadviny) zahŕňa nasledujúce kroky:
- Vyhodnotenie a zaradenie do zoznamu čakateľov: Pacienti, ktorí sú kandidátmi na transplantáciu obličky, musia absolvovať podrobné zdravotné vyšetrenie, aby sa zistilo, či sú vhodní na chirurgický zákrok. Ak je pacient schválený, je zaradený do národnej databázy čakateľov na transplantáciu obličky.
- Hľadanie vhodného darcu: Transplantácia obličky môže byť vykonaná s obličkou od živého darcu (často príbuzný alebo priateľ) alebo od mŕtveho darcu (osoba, ktorá zomrela a súhlasila s darovaním orgánov). Pre úspešnú transplantáciu je dôležité nájsť darcu, ktorý má kompatibilný typ krvi a kompatibilné tkanivové markery s pacientom, teda príjemcom.
- Chirurgický zákrok: Počas transplantácie obličky sa zdravá oblička darcu (donora) umiestni do tela príjemcu (akceptora), zvyčajne do dolnej časti brucha. Pôvodné nefunkčné obličky sa zvyčajne neodstraňujú, ak nie je na to konkrétny dôvod. Oblička darcu sa pripojí na cievy prijímateľa, aby sa zabezpečil prietok krvi, a na močovod, aby sa umožnil odtok moču.
- Imunosupresívna liečba: Po transplantácii musia pacienti užívať imunosupresívne lieky, aby sa zabránilo odmietnutiu transplantovaného orgánu ich imunitným systémom. Tieto lieky potláčajú imunitnú reakciu, čo znižuje riziko odmietnutia, ale zároveň zvyšuje náchylnosť na infekcie a iné zdravotné problémy.
- Monitorovanie a následná starostlivosť: Po transplantácii obličky je dôležité pravidelné sledovanie a starostlivosť zo strany lekárov a zdravotníckeho tímu. Pacienti musia pravidelne absolvovať krvné testy, kontrolné vyšetrenia a konzultácie s nefrológom, aby sa zabezpečilo správne fungovanie transplantovanej obličky a monitorovali sa prípadné komplikácie. Následná starostlivosť zahŕňa tiež prispôsobenie životného štýlu, ako napríklad zmena stravy, dodržiavanie režimu imunosupresívnych liekov a účasť na programe rehabilitácie.
Výhody transplantácie obličky. Transplantácia obličky prináša viacero výhod v porovnaní s dialýzou. Medzi tieto výhody patria:
- Lepšia kvalita života: Pacienti po transplantácii obličky často uvádzajú, že majú lepšiu kvalitu života ako počas dialýzy. Sú schopní udržať si aktívnejší životný štýl a zlepšiť svoje pracovné a sociálne fungovanie.
- Dlhšie prežívanie: Štatistiky ukazujú, že pacienti po transplantácii obličky majú dlhšiu dobu dožitia ako tí, ktorí zostávajú na dialýze.
- Menšie obmedzenia stravy: Po transplantácii obličky majú pacienti menej obmedzení v strave ako počas dialýzy. Môžu konzumovať širšiu škálu potravín a nemusia sa tak prísne obmedzovať v množstve tekutín a druhoch potravín.
- Nižšie náklady: Hoci sú náklady spojené s transplantáciou obličky v krátkodobom horizonte vyššie ako pri dialýze, dlhodobé náklady sú často nižšie, pretože pacienti nevyžadujú pravidelnú dialýzu a môžu sa vrátiť do práce a aktívneho života.
Riziká a komplikácie transplantácie obličky. Aj keď transplantácia obličky ponúka mnoho výhod, je dôležité si uvedomiť aj riziká a možné komplikácie. Medzi tieto patria:
- Riziko odmietnutia: Imunitný systém prijímateľa môže zaútočiť na transplantovanú obličku a spôsobiť jej odmietnutie. Imunosupresívne lieky znižujú toto riziko, ale odmietnutie je stále možnou komplikáciou.
- Infekcie: Imunosupresívne lieky, ktoré pacienti užívajú po transplantácii obličky, potláčajú imunitný systém, čo zvyšuje riziko infekcií. Pacienti musia byť opatrní a dodržiavať preventívne opatrenia, ako je pravidelné umývanie rúk, zabezpečenie hygieny potravín a vyhýbanie sa kontaktu s chorými ľuďmi.
- Komplikácie spojené s chirurgickým zákrokom: Ako pri každom chirurgickom zákroku existuje riziko komplikácií, ako sú krvácanie, infekcie alebo poškodenie okolitých orgánov a tkanív.
- Zlyhanie transplantovanej obličky: V niektorých prípadoch môže transplantovaná oblička zlyhať krátko po transplantácii alebo v priebehu niekoľkých rokov. Toto môže byť spôsobené rôznymi faktormi, ako sú odmietnutie orgánu (rejekcia), infekcie, závažné zdravotné problémy alebo opätovné zlyhanie obličiek z dôvodu pôvodnej choroby. V takom prípade môže byť potrebná opätovná transplantácia alebo návrat k dialýze.
- Vedľajšie účinky imunosupresívnych liekov: Imunosupresívne lieky, ktoré musia pacienti užívať po transplantácii obličky, môžu mať vedľajšie účinky, ako sú zvýšené riziko rakoviny, cukrovky, vysokého krvného tlaku, zvýšené hladiny cholesterolu, gastrointestinálnych problémov a osteoporózy.
Napriek týmto rizikám a komplikáciám je transplantácia obličky pre mnohých pacientov s chronickým zlyhávaním obličiek najlepšou možnosťou liečby. Konečné rozhodnutie o tom, či je transplantácia obličky vhodná pre konkrétneho pacienta, závisí od jeho celkového zdravotného stavu, preferencií a konzultácie s odborníkmi, ako sú nefrológovia a transplantologický tím.
Transplantácie obličiek
Transplantácia obličky (KTx, RTx, NTx) je chirurgický zákrok, ktorým sa zdravá oblička od živého alebo mŕtveho darcu prenáša do pacienta trpiaceho zlyhávaním obličiek. Transplantácia obličky je často preferovanou možnosťou liečby pre pacientov so závažným zlyhávaním obličiek, pretože ponúka lepšiu kvalitu života a dlhšie prežívanie ako dialýza.
Proces transplantácie obličky zahŕňa nasledujúce kroky:
- Vyhodnotenie a zaradenie do zoznamu čakateľov: Pacienti, ktorí sú kandidátmi na transplantáciu obličky, musia absolvovať podrobné zdravotné vyšetrenie, aby sa zistilo, či sú vhodní na chirurgický zákrok. Ak je pacient schválený, je zaradený do národnej databázy čakateľov na transplantáciu obličky.
- Hľadanie vhodného darcu: Transplantácia obličky môže byť vykonaná s obličkou od živého darcu (často príbuzný alebo priateľ) alebo od mŕtveho darcu (osoba, ktorá zomrela a súhlasila s darovaním orgánov). Pre úspešnú transplantáciu je dôležité nájsť darcu, ktorý má kompatibilný typ krvi a kompatibilné tkanivové markery s pacientom, teda príjemcom.
- Chirurgický zákrok: Počas transplantácie obličky sa zdravá oblička darcu (donora) umiestni do tela príjemcu (akceptora), zvyčajne do dolnej časti brucha. Pôvodné nefunkčné obličky sa zvyčajne neodstraňujú, ak nie je na to konkrétny dôvod. Oblička darcu sa pripojí na cievy prijímateľa, aby sa zabezpečil prietok krvi, a na močovod, aby sa umožnil odtok moču.
- Imunosupresívna liečba: Po transplantácii musia pacienti užívať imunosupresívne lieky, aby sa zabránilo odmietnutiu transplantovaného orgánu ich imunitným systémom. Tieto lieky potláčajú imunitnú reakciu, čo znižuje riziko odmietnutia, ale zároveň zvyšuje náchylnosť na infekcie a iné zdravotné problémy.
- Monitorovanie a následná starostlivosť: Po transplantácii obličky je dôležité pravidelné sledovanie a starostlivosť zo strany lekárov a zdravotníckeho tímu. Pacienti musia pravidelne absolvovať krvné testy, kontrolné vyšetrenia a konzultácie s nefrológom, aby sa zabezpečilo správne fungovanie transplantovanej obličky a monitorovali sa prípadné komplikácie. Následná starostlivosť zahŕňa tiež prispôsobenie životného štýlu, ako napríklad zmena stravy, dodržiavanie režimu imunosupresívnych liekov a účasť na programe rehabilitácie.
Výhody transplantácie obličky. Transplantácia obličky prináša viacero výhod v porovnaní s dialýzou. Medzi tieto výhody patria:
- Lepšia kvalita života: Pacienti po transplantácii obličky často uvádzajú, že majú lepšiu kvalitu života ako počas dialýzy. Sú schopní udržať si aktívnejší životný štýl a zlepšiť svoje pracovné a sociálne fungovanie.
- Dlhšie prežívanie: Štatistiky ukazujú, že pacienti po transplantácii obličky majú dlhšiu dobu dožitia ako tí, ktorí zostávajú na dialýze.
- Menšie obmedzenia stravy: Po transplantácii obličky majú pacienti menej obmedzení v strave ako počas dialýzy. Môžu konzumovať širšiu škálu potravín a nemusia sa tak prísne obmedzovať v množstve tekutín a druhoch potravín.
- Nižšie náklady: Hoci sú náklady spojené s transplantáciou obličky v krátkodobom horizonte vyššie ako pri dialýze, dlhodobé náklady sú často nižšie, pretože pacienti nevyžadujú pravidelnú dialýzu a môžu sa vrátiť do práce a aktívneho života.
Riziká a komplikácie transplantácie obličky. Aj keď transplantácia obličky ponúka mnoho výhod, je dôležité si uvedomiť aj riziká a možné komplikácie. Medzi tieto patria:
- Riziko odmietnutia: Imunitný systém prijímateľa môže zaútočiť na transplantovanú obličku a spôsobiť jej odmietnutie. Imunosupresívne lieky znižujú toto riziko, ale odmietnutie je stále možnou komplikáciou.
- Infekcie: Imunosupresívne lieky, ktoré pacienti užívajú po transplantácii obličky, potláčajú imunitný systém, čo zvyšuje riziko infekcií. Pacienti musia byť opatrní a dodržiavať preventívne opatrenia, ako je pravidelné umývanie rúk, zabezpečenie hygieny potravín a vyhýbanie sa kontaktu s chorými ľuďmi.
- Komplikácie spojené s chirurgickým zákrokom: Ako pri každom chirurgickom zákroku existuje riziko komplikácií, ako sú krvácanie, infekcie alebo poškodenie okolitých orgánov a tkanív.
- Zlyhanie transplantovanej obličky: V niektorých prípadoch môže transplantovaná oblička zlyhať krátko po transplantácii alebo v priebehu niekoľkých rokov. Toto môže byť spôsobené rôznymi faktormi, ako sú odmietnutie orgánu (rejekcia), infekcie, závažné zdravotné problémy alebo opätovné zlyhanie obličiek z dôvodu pôvodnej choroby. V takom prípade môže byť potrebná opätovná transplantácia alebo návrat k dialýze.
- Vedľajšie účinky imunosupresívnych liekov: Imunosupresívne lieky, ktoré musia pacienti užívať po transplantácii obličky, môžu mať vedľajšie účinky, ako sú zvýšené riziko rakoviny, cukrovky, vysokého krvného tlaku, zvýšené hladiny cholesterolu, gastrointestinálnych problémov a osteoporózy.
Napriek týmto rizikám a komplikáciám je transplantácia obličky pre mnohých pacientov s chronickým zlyhávaním obličiek najlepšou možnosťou liečby. Konečné rozhodnutie o tom, či je transplantácia obličky vhodná pre konkrétneho pacienta, závisí od jeho celkového zdravotného stavu, preferencií a konzultácie s odborníkmi, ako sú nefrológovia a transplantologický tím.
Klinická Nefrológia
Nefrológia je lekárska špecializácia zameraná na diagnostiku, liečbu a prevenciu ochorení obličiek a močového systému. Nefrológovia sú internisti, ktorí sa špecializujú na obličky a sú odborníci na ich fungovanie, ochorenia a liečbu.
Obličky sú dva orgány umiestnené v dolnej časti chrbta, ktoré majú za úlohu filtrovať krv a odstraňovať z tela odpadové látky a prebytočnú vodu vo forme moču. Obličky tiež pomáhajú udržiavať rovnováhu elektrolytov, regulovať krvný tlak a produkovať hormóny, ktoré ovplyvňujú červené krvinky a kosti.
Nefrológia sa zaoberá širokou škálou ochorení a stavov, medzi ktoré patrí:
- Chronické zlyhanie obličiek, resp. chronická obličková choroba: Stav, pri ktorom obličky postupne strácajú svoju funkciu, čo môže viesť k hromadeniu toxínov v tele a potrebe dialýzy alebo transplantácie obličky.
- Akútne zlyhanie obličiek, resp. akútne obličkové poškodenie: Náhle a dočasné zhoršenie funkcie obličiek, čo môže byť spôsobené rôznymi faktormi, ako sú infekcie, dehydratácia alebo užívanie určitých liekov.
- Obličkové kamene: Tvrdé, kryštalické formy viacerých látok, ktoré sa môžu tvoriť v obličkách a spôsobiť bolesti a obličkové koliky.
- Obličkové infekcie a tubulointerstickálne nefritídy: Infekcie, ktoré postihujú obličky, močové cesty alebo močový mechúr a môžu spôsobiť bolesť, horúčku a problémy s močením. Na poškodení tubulointerstícia obličiek sa podieľajú aj viaceré ďalšie faktory.
- Hypertenzia: Nefrológovia sa zaoberajú diagnostikovaním a liečbou vysokého krvného tlaku, ktorý môže byť spojený s obličkovými ochoreniami alebo môže byť príčinou zlyhania obličiek.
- Glomerulonefritída: Zápal glomerulov, malých cievnych štruktúr v obličkách, ktoré sú zodpovedné za filtrovanie krvnej plazmy.
- Polycystické obličkové ochorenie: Genetické ochorenie, pri ktorom sa v obličkách tvoria mnohé cysty, čo môže viesť k zhoršeniu obličkovej funkcie.
- Elektrolytové poruchy: Nefrológovia sa zaoberajú diagnostikovaním a liečbou porúch elektrolytov, ako sú nerovnováha draslíka, sodíka, horčíka, vápnika a fosfátov v tele. Tieto nerovnováhy môžu byť spojené s obličkovými ochoreniami alebo inými systémovými ochoreniami.
- Diabetická nefropatia: Poškodenie obličiek spôsobené dlhodobým diabetes mellitus. Nefrológovia sa zaoberajú prevenciou, diagnostikovaním a liečbou diabetických obličkových ochorení.
- Lupusová nefritída: Zápal obličiek spôsobený autoimunitným ochorením, systémovým lupusom erythematosus (SLE). Nefrológovia spolupracujú s reumatológmi a ďalšími medicínskymi špecialistami pri diagnostikovaní a liečení lupusovej nefritídy, ale aj ďalších autoimunitných, systémových a sekundárnych ochorení postihujúcich obličky.
Nefrológovia vykonávajú rôzne diagnostické a liečebné postupy, ako sú:
- Laboratórne testy: Nefrológovia môžu vykonávať krvné a močové testy na hodnotenie funkcie obličiek a diagnostikovanie obličkových ochorení.
- Ultrazvuk obličiek: Ako sme už predtým spomínali, ultrazvuk sa používa na zobrazenie štruktúry obličiek a detekciu abnormalít, ako sú kamene, cysty alebo nádory.
- Biopsia obličiek: Tento postup zahŕňa odber malého vzorku obličkového tkaniva pomocou tenkej ihly, ktorý sa potom analyzuje pod mikroskopom na diagnostikovanie zápalových ochorení, rakoviny alebo iných problémov.
- Dialýza: Nefrológovia sú odborníci na dialýzu, ktorá sa používa na čistenie krvi u pacientov s pokročilým alebo konečným zlyhaním obličiek.
- Transplantácia obličiek: Nefrológovia sa podieľajú na hodnotení pacientov pre transplantáciu obličiek, koordinujú a sledujú pacientov po transplantácii a starajú sa o dlhodobú starostlivosť o transplantačný orgán.
- Liečba obličkových ochorení: Nefrológovia predpisujú lieky, zmeny životného štýlu a iné liečebné postupy na liečbu a kontrolu obličkových ochorení a súvisiacich stavov.
Nefrológia je dôležitá lekárska špecializácia, ktorá sa zaoberá prevenciou, diagnostikou a liečbou obličkových ochorení a súvisiacich stavov. Vzhľadom na rastúci výskyt ochorení, ako sú diabetes mellitus a hypertenzia, ktoré môžu mať vplyv na obličky, dopyt po špecialistoch v oblasti nefrológie sa zvyšuje. Pacienti s obličkovými ochoreniami vyžadujú dôkladnú starostlivosť a odborné vedenie od nefrológov, aby udržiavali zdravie obličiek a znižovali riziko komplikácií a zlyhania obličiek.
Nefrológovia spolupracujú s inými lekárskymi špecialistami, ako sú kardiológovia, endokrinológovia, urológovia a reumatológovia, aby poskytli komplexnú starostlivosť o pacientov s obličkovými ochoreniami. Tiež sa podieľajú na výskume a vzdelávaní, aby pomohli vylepšiť pochopenie obličkových ochorení a rozvíjať nové liečebné prístupy a technológie.
Význam nefrológie ako medicínskej špecializácie je neustále rastúci, pretože ochrana a udržiavanie zdravia obličiek sú kľúčové pre celkové zdravie a pohodu jednotlivca.
Nefrológovia majú zásadnú úlohu v zdravotníctve, keďže sa zaoberajú diagnózou, liečbou a prevenciou obličkových ochorení, ktoré môžu mať významný vplyv na kvalitu života pacientov. S rastúcim dôrazom na prevenciu a riadenie chronických ochorení, ako sú diabetes a hypertenzia, je čoraz dôležitejšie, aby nefrológovia pracovali s pacientmi a inými zdravotníckymi odborníkmi na identifikáciu a riešenie obličkových problémov včas.
Nefrológovia zohrávajú kľúčovú úlohu pri zlepšovaní kvality života svojich pacientov tým, že im poskytujú prispôsobenú starostlivosť a odborné rady, či už ide o liečbu akútnych ochorení alebo o dlhodobú starostlivosť o chronické stavy. Ich úsilie v oblasti výskumu a vzdelávania pomáha zlepšovať pochopenie obličkových ochorení a rozvíjať nové a účinnejšie liečebné prístupy pre budúce generácie.

Dialýza
Dialýza je lekársky postup, ktorý pomáha pacientom s chronickým zlyhaním obličiek (ľadvín). Dialýza nahradzuje niektoré funkcie obličiek (ľadvín), ako je filtrovanie odpadových látok a nadbytočnej vody z krvi. Existujú dva hlavné typy dialýzy: hemodialýza a peritoneálna dialýza. Hemodialýza používa umelú obličku (dialyzátor s mimotelovým okruhom krvi), ktorá je pripojená k prístroju, ktorý čerpá krv z tela, prečisťuje ju a vracia ju späť do tela. Peritoneálna dialýza používa brušnú membránu (pobrušnicu), ktorá sa nazýva peritoneum, ako prirodzený filter. Pacient si do brucha napúšťa roztok, ktorý absorbuje odpadové látky a vodu z krvi. Potom sa roztok vypustí z tela cez katéter. Dialýza je zvyčajne vykonávaná pod dohľadom lekárov a sestričiek, ktorí kontrolujú stav pacienta a zabezpečujú bezpečnosť a účinnosť liečby. Dialýza môže zlepšiť kvalitu života pacientov s chronickým zlyhaním obličiek, ale nie je to definitívne riešenie. Pacienti na dialýze musia dodržiavať špeciálnu diétu, užívať lieky a pravidelne navštevovať lekára. Niektorí pacienti môžu byť vhodní kandidáti na transplantáciu obličky, ktorá je v súčasnosti jedinou liečbou, ktorá môže plne obnoviť funkciu obličiek.
Dialýza je liečebný proces, ktorý sa používa na čistenie krvi u pacientov so zlyhávaním obličiek. Keď obličky nefungujú správne, hromadia sa v tele odpadové látky, nadbytočné elektrolyty a prebytočná tekutina, čo môže viesť k vážnym zdravotným komplikáciám. Dialýza napomáha odstráneniu týchto nežiaducich látok z tela, aby sa zabránilo komplikáciám a udržala sa kvalita života pacienta. Existujú dva hlavné typy dialýzy: hemodialýza a peritoneálna dialýza.
- Hemodialýza: Hemodialýza (HD) je najbežnejším typom dialýzy. Počas hemodialýzy sa krv pacienta prečerpáva z tela do dialyzačného prístroja, ktorý sa niekedy nazýva dialyzátor alebo "umelá oblička". Dialyzátor v užšom zmysle obsahuje tenkú, polopriepustnú membránu, ktorá umožňuje presun odpadových látok, nadbytočných elektrolytov a prebytočnej tekutiny z krvi do dialyzačného roztoku. Čistá krv sa následne vráti späť do tela pacienta. Hemodialýza sa zvyčajne vykonáva trikrát týždenne v dialyzačnom centre (stredisku, stacionári), pričom každé ošetrenie trvá asi štyri hodiny a viac. V dnešných podmienkach sa vykonáva najčastejšie jej modifikácia - hemodiafiltrácia (HDF) vo forme takzvanej online hemodiafiltrácie, kvôli jej lepším výsledkom z hľadiska znižovania chorobnosti (morbidity) a úmrtnosti (mortality) v prevažnej väčšine dialyzovaných pacientov, čo je podložené dôkazmi pochádzajúcimi s vedeckého skúmania. Existujú však aj varianty, ako je domáca hemodialýza (HHD), ktorá umožňuje pacientom vykonávať dialýzu v pohodlí domova.
- Peritoneálna dialýza: Peritoneálna dialýza (PD) je alternatívou k hemodialýze, pri ktorej sa na čistenie krvi využíva peritoneálna membrána - peritoneum (brušná membrána, pobrušnica) pacienta. Tento typ dialýzy sa vykonáva napúšťaním dialyzačného roztoku do brušnej dutiny pacienta prostredníctvom katétra (peritoneálneho katétra). Peritoneálna membrána funguje ako prirodzený filter, ktorý umožňuje presun odpadových látok, nadbytočných elektrolytov a prebytočnej tekutiny z krvi do dialyzačného roztoku. Po určitom čase sa dialyzačný roztok, ktorý obsahuje nežiaduce látky, vypustí z tela a nahradí novým roztokom. Existujú dve hlavné formy peritoneálnej dialýzy: kontinuálna ambulantná peritoneálna dialýza (CAPD) a automatizovaná peritoneálna dialýza (APD). CAPD sa vykonáva manuálne počas celého dňa, zatiaľ čo APD vyžaduje použitie špeciálneho prístroja, ktorý sa nazýva cykler (prístroj na automatickú výmenu peritoneálneho dialyzačného roztoku, "cyklovač"), na automatizáciu procesu zvyčajne počas noci.
- Kontinuálna ambulantná peritoneálna dialýza (CAPD): CAPD je manuálna forma peritoneálnej dialýzy, ktorá nevyžaduje žiadne prístroje. Pacient si napúšťa dialyzačný roztok do brušnej dutiny cez katéter a nechá ho tam niekoľko hodín (zvyčajne 4 až 6 hodín). Tento čas sa nazýva "dwell time" teda čas pôsobenia a počas neho prebieha výmena odpadových látok medzi krvou a dialyzačným roztokom. Po uplynutí tohto času sa použitý dialyzačný roztok vypustí z brušnej dutiny a nahradí sa novým. Tento proces sa zvyčajne opakuje 4-5 krát denne.
- Automatizovaná peritoneálna dialýza (APD): APD sa vykonáva pomocou cykleru, ktorý automatizuje proces zavádzania a vypúšťania dialyzačného roztoku do a z brušnej dutiny. Pacient sa pripojí na cykler pred spaním a prístroj automaticky riadi proces dialýzy počas noci. APD môže trvať 8-10 hodín, čo umožňuje pacientovi spať a vykonávať dialýzu súčasne.
Voľba medzi hemodialýzou a peritoneálnou dialýzou závisí od viacerých faktorov, ako sú zdravotný stav pacienta, životný štýl, dostupnosť zariadení a odborníkov a osobné preferencie. Lekár alebo nefrológ spolupracuje s pacientmi, aby určil najvhodnejšiu metódu dialýzy pre ich konkrétnu situáciu.

Purifikácia Krvi
Purifikácia (očisťovanie, čistenie) krvi, teda odstraňovanie nežiaducich látok a častíc z krvi, je dôležitý proces v medicíne. Na čistenie krvi sa používajú rôzne metódy v závislosti od špecifických potrieb pacienta a typu nečistôt, ktoré sa majú odstrániť. Medzi niektoré z bežných metód purifikácie krvi patrí:
Dialýza: Dialýza je proces, ktorý sa používa na čistenie krvi u pacientov so zlyhávaním obličiek. Existujú dva hlavné typy dialýzy - hemodialýza a peritoneálna dialýza. Hemodialýza používa umelú membránu (dialyzátor) a dialyzačný roztok na odstránenie odpadových látok, nadbytočných elektrolytov a prebytočnej tekutiny z krvi. Peritoneálna dialýza využíva peritoneálnu membránu (brušnú membránu, pobrušnicu, peritoneum) a dialyzačný roztok zavádzaný do brušnej dutiny na čistenie krvi.
Plazmaferéza: Plazmaferéza je metóda purifikácie krvi, pri ktorej sa oddelí plazma od ostatných zložiek krvi. Tento proces sa často používa na liečbu autoimunitných ochorení, ako je napríklad Guillain-Barrého syndróm alebo myasthenia gravis. Po oddelení plazmy sa krvné zložky vrátia do tela pacienta a plazma sa buď nahrádza čistou plazmou alebo plazmatickými náhradami.
Hemoperfúzia: Hemoperfúzia je proces, pri ktorom sa krv pacienta prevedie cez adsorbent (často aktívne uhlie alebo syntetická polymérna náplň), ktorý viaže toxické látky a nežiaduce látky na svoj povrch. Táto metóda sa používa najmä pri otrave liekmi alebo pri liečbe niektorých metabolických ochorení.
Imunoadsorpcia: Imunoadsorpcia je metóda, pri ktorej sa špecifické protilátky alebo iné imunitné zložky odstránia z krvi pacienta. Tento proces sa používa na liečbu niektorých autoimunitných ochorení, ako je napríklad lupus, a na odstránenie prebytočných protilátok pred transplantáciou orgánov.
Fotoferéza: Fotoferéza, známa aj ako extrakorporálna fotoferéza, je metóda, pri ktorej sa krv pacienta ožaruje ultrafialovým svetlom v prítomnosti fotosenzitívnej látky, ako je napríklad 8-metoxypsoralén. Tento proces ničí aktivované T-lymfocyty, ktoré môžu spôsobiť zápal a autoimunitné reakcie. Fotoferéza sa používa na liečbu niektorých autoimunitných ochorení a kožných porúch, ako je napríklad chronická choroba reakcie štepu voči hostiteľovi, teda graft-versus-host disease (GvHD) a mykózny fungoides.
Leukoferéza: Leukoferéza je proces, pri ktorom sa z krvi pacienta odstránia nadbytočné biele krvinky (leukocyty), najmä v prípadoch, keď je ich koncentrácia príliš vysoká, ako napríklad pri leukémii. Počas leukoferézy sa krv prefiltruje cez zariadenie, ktoré separuje a zadržiava biele krvinky, zatiaľ čo ostatné zložky krvi sa vracajú do tela pacienta.
Trombocytoferéza: Trombocytoferéza je proces, pri ktorom sa z krvi pacienta odstránia nadbytočné trombocyty (krvné doštičky). Táto metóda sa používa na liečbu ochorení, ako je esenciálna trombocytémia, pri ktorých je koncentrácia trombocytov v krvi abnormálne vysoká. Trombocytoferéza znižuje riziko zrážania krvi a zlepšuje cirkuláciu.
Erytrocytoferéza: Erytrocytoferéza je metóda odstraňovania nadbytočných červených krviniek (erytrocytov) z krvi pacienta. Tento proces sa používa najmä u pacientov s polyglobúliou (abnormálne vysoký počet červených krviniek) alebo pri ochoreniach, ako je napríklad kosáčikovitá anémia, kde je potrebné odstrániť poškodené červené krvinky.
Tieto metódy purifikácie krvi sa používajú na liečbu rôznych ochorení a stavov v závislosti od špecifických potrieb pacienta. Nefrológovia, hematológovia a odborníci na purifikáciu krvi vyberajú najvhodnejšiu metódu purifikácie krvi na základe diagnózy, zdravotného stavu pacienta a celkových cieľov liečby.

Transplantácia Obličky (Ľadviny)
Transplantácia obličky (ľadviny) je chirurgický zákrok, pri ktorom sa pacientovi s chronickým zlyhaním obličiek implantuje zdravá oblička od darcu. Darca môže byť buď živý, príbuzný alebo nepríbuzný, alebo zosnulý, ktorý daroval svoje orgány po smrti. Transplantácia obličky môže zlepšiť kvalitu života pacienta, pretože mu umožňuje zbaviť sa dialýzy a vrátiť sa k normálnej strave a aktivite. Transplantácia obličky je však komplexný a rizikový proces, ktorý vyžaduje dlhodobú starostlivosť a sledovanie. Pacient musí podstúpiť viaceré testy a vyšetrenia pred transplantáciou, aby sa zistila jeho vhodnosť a kompatibilita s darcom. Pacient musí tiež užívať lieky na potlačenie imunitného systému, aby sa zabránilo odmietnutiu obličky. Tieto lieky môžu mať vedľajšie účinky, ako je infekcia, vysoký krvný tlak, cukrovka, rakovina a iné. Transplantácia obličky sa vykonáva pod celkovou anestéziou v špecializovanej nemocnici. Lekári, sestričky a zdravotníci sa starajú o pacienta pred, počas a po operácii. Lekári vykonajú rez v dolnej časti brucha pacienta a vložia novú obličku. Stará oblička sa zvyčajne neodstraňuje, pokiaľ nezapríčiňuje problémy. Nová oblička sa pripojí k cievam a močovodu pacienta, aby sa umožnilo prenos krvi a moču. Operácia trvá približne tri až štyri hodiny. Po operácii pacient zostane v nemocnici na niekoľko dní, kým sa jeho stav nezlepší. Pacient bude musieť pravidelne navštevovať lekára kvôli kontrole funkcie obličky a prispôsobeniu liekov a ostatných liečebných opatrení. Transplantácia obličky je závažné rozhodnutie, ktoré si vyžaduje informovaný súhlas pacienta a jeho rodiny. Pacient by mal zvážiť všetky výhody a nevýhody transplantácie, ako aj alternatívne možnosti liečby. Pacient by mal tiež byť vďačný darcom, ktorí mu umožnili získať novú šancu na život.
Transplantácia obličky (KTx, RTx, NTx) je chirurgický zákrok, ktorým sa zdravá oblička od živého alebo mŕtveho darcu prenáša na pacienta trpiaceho zlyhávaním obličiek. Transplantácia obličky je často preferovanou možnosťou liečby pre pacientov so závažným zlyhávaním obličiek, pretože ponúka lepšiu kvalitu života a dlhšie prežívanie ako dialýza.
Proces transplantácie obličky (ľadviny) zahŕňa nasledujúce kroky:
- Vyhodnotenie a zaradenie do zoznamu čakateľov: Pacienti, ktorí sú kandidátmi na transplantáciu obličky, musia absolvovať podrobné zdravotné vyšetrenie, aby sa zistilo, či sú vhodní na chirurgický zákrok. Ak je pacient schválený, je zaradený do národnej databázy čakateľov na transplantáciu obličky.
- Hľadanie vhodného darcu: Transplantácia obličky môže byť vykonaná s obličkou od živého darcu (často príbuzný alebo priateľ) alebo od mŕtveho darcu (osoba, ktorá zomrela a súhlasila s darovaním orgánov). Pre úspešnú transplantáciu je dôležité nájsť darcu, ktorý má kompatibilný typ krvi a kompatibilné tkanivové markery s pacientom, teda príjemcom.
- Chirurgický zákrok: Počas transplantácie obličky sa zdravá oblička darcu (donora) umiestni do tela príjemcu (akceptora), zvyčajne do dolnej časti brucha. Pôvodné nefunkčné obličky sa zvyčajne neodstraňujú, ak nie je na to konkrétny dôvod. Oblička darcu sa pripojí na cievy prijímateľa, aby sa zabezpečil prietok krvi, a na močovod, aby sa umožnil odtok moču.
- Imunosupresívna liečba: Po transplantácii musia pacienti užívať imunosupresívne lieky, aby sa zabránilo odmietnutiu transplantovaného orgánu ich imunitným systémom. Tieto lieky potláčajú imunitnú reakciu, čo znižuje riziko odmietnutia, ale zároveň zvyšuje náchylnosť na infekcie a iné zdravotné problémy.
- Monitorovanie a následná starostlivosť: Po transplantácii obličky je dôležité pravidelné sledovanie a starostlivosť zo strany lekárov a zdravotníckeho tímu. Pacienti musia pravidelne absolvovať krvné testy, kontrolné vyšetrenia a konzultácie s nefrológom, aby sa zabezpečilo správne fungovanie transplantovanej obličky a monitorovali sa prípadné komplikácie. Následná starostlivosť zahŕňa tiež prispôsobenie životného štýlu, ako napríklad zmena stravy, dodržiavanie režimu imunosupresívnych liekov a účasť na programe rehabilitácie.
Výhody transplantácie obličky. Transplantácia obličky prináša viacero výhod v porovnaní s dialýzou. Medzi tieto výhody patria:
- Lepšia kvalita života: Pacienti po transplantácii obličky často uvádzajú, že majú lepšiu kvalitu života ako počas dialýzy. Sú schopní udržať si aktívnejší životný štýl a zlepšiť svoje pracovné a sociálne fungovanie.
- Dlhšie prežívanie: Štatistiky ukazujú, že pacienti po transplantácii obličky majú dlhšiu dobu dožitia ako tí, ktorí zostávajú na dialýze.
- Menšie obmedzenia stravy: Po transplantácii obličky majú pacienti menej obmedzení v strave ako počas dialýzy. Môžu konzumovať širšiu škálu potravín a nemusia sa tak prísne obmedzovať v množstve tekutín a druhoch potravín.
- Nižšie náklady: Hoci sú náklady spojené s transplantáciou obličky v krátkodobom horizonte vyššie ako pri dialýze, dlhodobé náklady sú často nižšie, pretože pacienti nevyžadujú pravidelnú dialýzu a môžu sa vrátiť do práce a aktívneho života.
Riziká a komplikácie transplantácie obličky. Aj keď transplantácia obličky ponúka mnoho výhod, je dôležité si uvedomiť aj riziká a možné komplikácie. Medzi tieto patria:
- Riziko odmietnutia: Imunitný systém prijímateľa môže zaútočiť na transplantovanú obličku a spôsobiť jej odmietnutie. Imunosupresívne lieky znižujú toto riziko, ale odmietnutie je stále možnou komplikáciou.
- Infekcie: Imunosupresívne lieky, ktoré pacienti užívajú po transplantácii obličky, potláčajú imunitný systém, čo zvyšuje riziko infekcií. Pacienti musia byť opatrní a dodržiavať preventívne opatrenia, ako je pravidelné umývanie rúk, zabezpečenie hygieny potravín a vyhýbanie sa kontaktu s chorými ľuďmi.
- Komplikácie spojené s chirurgickým zákrokom: Ako pri každom chirurgickom zákroku existuje riziko komplikácií, ako sú krvácanie, infekcie alebo poškodenie okolitých orgánov a tkanív.
- Zlyhanie transplantovanej obličky: V niektorých prípadoch môže transplantovaná oblička zlyhať krátko po transplantácii alebo v priebehu niekoľkých rokov. Toto môže byť spôsobené rôznymi faktormi, ako sú odmietnutie orgánu (rejekcia), infekcie, závažné zdravotné problémy alebo opätovné zlyhanie obličiek z dôvodu pôvodnej choroby. V takom prípade môže byť potrebná opätovná transplantácia alebo návrat k dialýze.
- Vedľajšie účinky imunosupresívnych liekov: Imunosupresívne lieky, ktoré musia pacienti užívať po transplantácii obličky, môžu mať vedľajšie účinky, ako sú zvýšené riziko rakoviny, cukrovky, vysokého krvného tlaku, zvýšené hladiny cholesterolu, gastrointestinálnych problémov a osteoporózy.
Napriek týmto rizikám a komplikáciám je transplantácia obličky pre mnohých pacientov s chronickým zlyhávaním obličiek najlepšou možnosťou liečby. Konečné rozhodnutie o tom, či je transplantácia obličky vhodná pre konkrétneho pacienta, závisí od jeho celkového zdravotného stavu, preferencií a konzultácie s odborníkmi, ako sú nefrológovia a transplantologický tím.
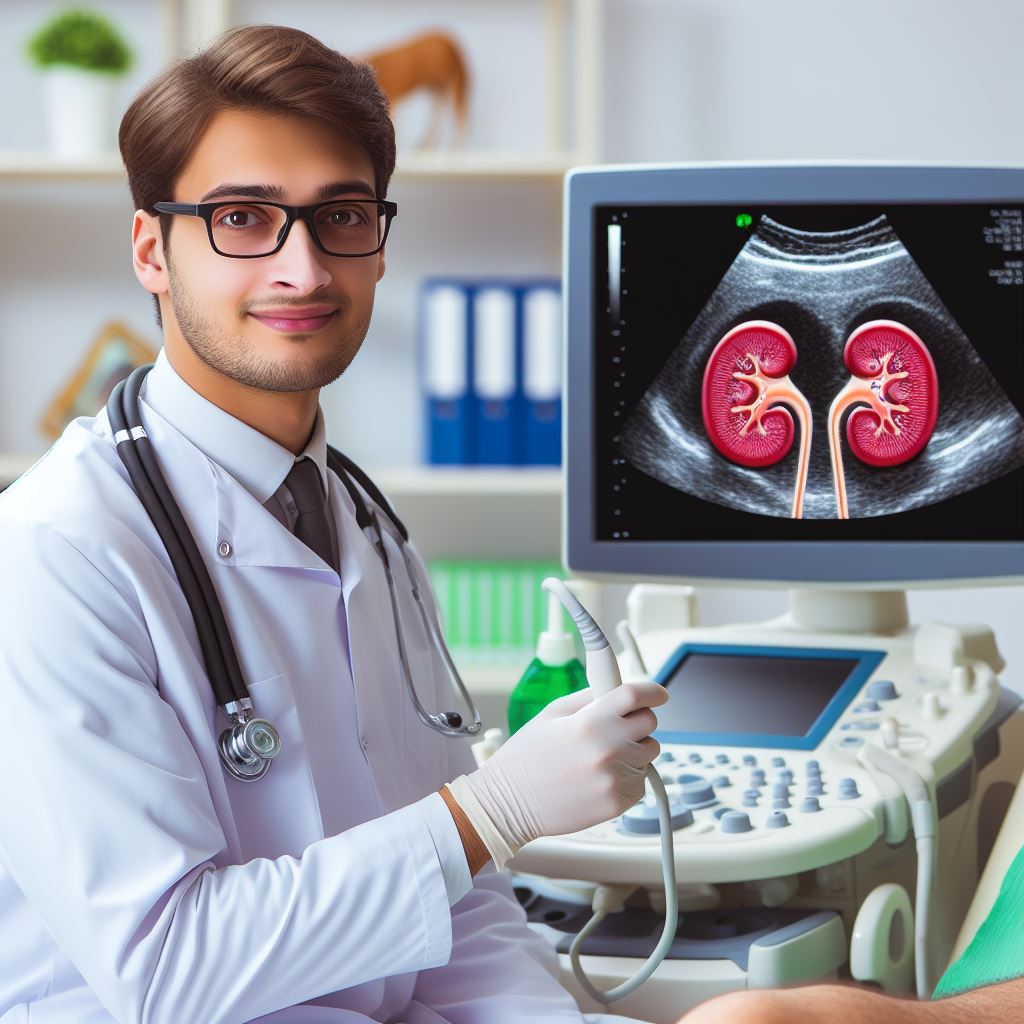
Ultrazvukové vyšetrenie Obličiek (Sonografia Ľadvín)
Ultrazvukové (ultrasonografické) vyšetrovanie obličiek je neinvazívny a bezbolestný spôsob, ako zobraziť a zhodnotiť štruktúru a funkciu obličiek. Ultrazvuk používa vysokofrekvenčné zvukové vlny, ktoré sa odrážajú od vnútorných orgánov a vytvárajú obraz na monitore. Ultrazvuk môže odhaliť príznaky ochorení obličiek, ako sú zápaly, cysty, nádory, kamene, zúženia, zlyhanie a iné. Ultrazvukové vyšetrovanie obličiek sa vykonáva v ambulancii alebo v nemocnici. Pacient sa musí pripraviť na vyšetrenie tým, že sa zdrží jedla a pitia niekoľko hodín pred vyšetrením a usiluje si zachovať plný močový mechúr, ak je to možné. Pacient sa ľahne na vyšetrovacie lôžko a odhalí brucho. Lekár alebo sestrička nanáša na brucho gél, ktorý zlepšuje prenos zvukových vĺn. Potom sa na brucho priloží malá sonda, ktorá vysiela a prijíma zvukové vlny. Sonda sa pohybuje po brušnej stene, aby sa získal obraz obličiek z rôznych uhlov. Vyšetrenie trvá približne 15 až 30 minút. Po vyšetrení sa gél utrie z brucha a pacient sa môže obliecť a vrátiť sa k svojej bežnej činnosti. Výsledky vyšetrenia sa posielajú na spracovanie a interpretáciu lekárovi, ktorý ich neskôr preberie s pacientom. Ultrazvukové vyšetrovanie obličiek je bezpečná a spoľahlivá metóda, ktorá pomáha diagnostikovať a liečiť rôzne problémy s obličkami.
Ultrazvukový prístroj je zariadenie, ktoré generuje a prijíma zvukové vlny, ktoré sa používajú na tvorbu obrazu vnútorných orgánov. Ultrazvukový prístroj sa skladá zo sondy, ktorá sa priloží na brucho pacienta, a monitora, ktorý zobrazuje obraz obličiek. Lekár je odborník, ktorý vykonáva a interpretuje ultrazvukové vyšetrovanie obličiek. Lekár sa postará o prípravu pacienta, aplikáciu gélu, pohyb sondy, zhodnotenie obrazu a poskytnutie výsledkov a odporúčaní. Lekár tiež zodpovedá na akékoľvek otázky alebo obavy pacienta týkajúce sa vyšetrenia.
Ultrazvukové, teda ultrasonografické (USG) vyšetrenie obličiek je neinvazívna, bezbolestná a bezpečná metóda zobrazovania, ktorá sa používa na vyšetrenie a hodnotenie štruktúry a funkcie obličiek. Ultrazvuk využíva zvukové vlny na vytvorenie obrazu vnútornej štruktúry obličiek, čo umožňuje lekárovi identifikovať možné problémy alebo abnormality.
Ultrazvuk obličiek môže byť užitočný pri diagnostike a sledovaní rôznych obličkových ochorení, ako sú:
- Obličkové kamene: Ultrazvuk môže detekovať prítomnosť kameňov v obličkách, ktoré môžu spôsobiť bolesti a obličkové koliky.
- Cysty: Ultrazvuk môže zistiť cysty, ktoré sú naplnené tekutinou, a lekár môže určiť, či sú jednoduché alebo zložité, čo môže ovplyvniť spôsob liečby.
- Nádory alebo rakovina obličiek: Ultrazvuk môže identifikovať nádory alebo zmeny v štruktúre obličiek, ktoré môžu naznačovať rakovinu.
- Zväčšené alebo zmenené obličky: Ultrazvuk dokáže určiť veľkosť obličiek a identifikovať zmeny, ktoré môžu naznačovať zápal, infekciu, zlyhanie obličiek alebo iné problémy.
- Zablokovanie alebo zúženie močových ciest: Ultrazvuk môže zistiť, či sú močovody alebo iné časti močového systému zablokované alebo zúžené, čo môže spôsobiť problémy s močením a zvýšiť riziko infekcií alebo zlyhania obličiek.
Ako prebieha ultrazvukové vyšetrenie obličiek?
- Príprava: Pred vyšetrením môže lekár požiadať pacienta o prípravu, napríklad o vyprázdnenie močového mechúra alebo pitie veľkého množstva vody. Toto závisí od konkrétneho vyšetrenia a pokynov lekára.
- Poloha pacienta: Pacient sa uloží na vyšetrovacie lôžko (najlepšie polohovateľné), obvykle na boku alebo na chrbte, v závislosti od presnej polohy obličiek a potreby prístupu k nim. Vhodné je doplniť vyšetrenie v polohe na bruchu a pre posúdenie prípadnej migrácie obličky aj vyšetrenie v stoji.
- Aplikácia gélu: Na pokožku pacienta v oblasti obličiek sa aplikuje špeciálny gél, ktorý zlepšuje prenos zvukových vĺn medzi ultrazvukovou sondou a telom pacienta. Gél tiež znižuje trenie a zabezpečuje lepší kontakt medzi sondou a pokožkou.
- Vyšetrenie: Lekár alebo ultrazvukový technik drží ultrazvukovú sondu, ktorá vysiela zvukové vlny do tela pacienta a prijíma ich späť. Sonda sa pohybuje po pokožke pacienta v oblasti obličiek, aby získala obrazy zo rôznych uhlov. Obrazy získané z ultrazvuku sa zobrazujú na monitore v reálnom čase, čo umožňuje lekárovi alebo technikovi hodnotiť štruktúru a funkciu obličiek.
- Interpretácia výsledkov: Po vyšetrení lekár alebo ultrazvukový technik zhodnotí získané obrazy a určí, či sú obličky normálne alebo či existujú nejaké abnormality, ako sú kamene, cysty, nádory alebo iné problémy. Výsledky ultrazvuku sa potom zaznamenajú a zdieľajú s ošetrujúcim lekárom, ktorý môže odporučiť ďalšie testy alebo liečbu v závislosti od zistených problémov.
- Ukončenie vyšetrenia: Po dokončení vyšetrenia sa odstráni gél z pokožky a pacient sa môže obliecť. Ultrazvukové vyšetrenie obličiek trvá zvyčajne približne 30 minút, ale môže sa líšiť v závislosti od konkrétnej situácie a potreby detailnejšieho zobrazenia.
Ultrazvukové vyšetrenie obličiek je bezpečná a efektívna metóda na diagnostiku a sledovanie rôznych obličkových problémov. Výhodou ultrazvuku je, že nevyužíva ionizujúce žiarenie, ako je to pri röntgenových vyšetreniach alebo počítačovej tomografii (CT), čo znižuje riziko pre pacienta. Ultrazvuk je tiež rýchle a pohodlné vyšetrenie, ktoré poskytuje okamžité výsledky a umožňuje lekárom rýchlo identifikovať a riešiť možné problémy s obličkami.

Čo môžete očakávať v nefrologickej ambulancii?
Nefrologická ambulancia
Nefrológia je odbor medicíny zaoberajúci sa štúdiom, diagnostikou, liečbou a prevenciou ochorení obličiek. Nefrologická ambulancia je zdravotnícke zariadenie, kde nefrológovia poskytujú sekundárnu či terciálnu špecializovanú ambulantnú starostlivosť pacientom s rôznymi obličkovými problémami.
Nefrologická ambulancia sa zaoberá diagnostikou, liečbou a kontrolou pacientov s ochoreniami obličiek. K typickým patologickým stavom, ktoré nefrológia sleduje, patria napríklad chronické ochorenia obličiek, infekcie močových ciest, autoimunitné ochorenia postihujúce obličky, hypertenzia (ktorá môže byť spojená s problémami obličiek), akútne zlyhanie obličiek a mnoho ďalších stavov spojených s obličkami a močovým systémom (uropoetickým aparátom).
Služby, ktoré môže nefrologická ambulancia poskytovať:
- Diagnostika: Vyšetrenie pacientov s možnými problémami obličiek. Môže to zahŕňať laboratórne testy moču a krvi, obrazové vyšetrenia ako ultrasonografia obličiek a biopsiu obličiek.
- Liečba: Zahrňuje liečbu rôznych ochorení obličiek, ako sú infekcie močových ciest, glomerulonefritída, pyelonefritída, autoimunitné ochorenia, nefritický a nefrotický syndróm, kamene v obličkách (nefrolitiáza), chronické ochorenie obličiek (CKD) a akútne zlyhanie obličiek (AKI).
- Dialýza: Niekedy môže nefrologická ambulancia poskytovať služby súvisiace s dialýzou (hemodialýza alebo peritoneálna dialýza) pre pacientov, ktorí majú vážne poškodenie obličiek alebo zlyhanie obličiek. Ide predovšetkým o prípravu na zaradenie do programu pravidelnej dlhodobej dialyzačnej liečby (chronický intermitentný hemodialyzačný program – CHIHDP) a do programu peritoneálnej (brušnej) dialýzy (CAPD alebo APD).
- Poradenstvo pre transplantáciu: Pacienti, ktorí potrebujú transplantáciu obličiek, sú v nefrologickej ambulancii aj v dialyzačnom stacionári informovaní o postupe, predoperačnej príprave a pooperačnej starostlivosti.
- Liečba hypertenzie: Mnoho ochorení obličiek môže spôsobiť alebo byť spôsobené hypertenziou. Nefrológovia sú špecialisti na liečbu hypertenzie, ktorá je spojená s obličkovými problémami.
- Prevencia: Rady a odporúčania týkajúce sa životného štýlu a diéty, ktoré môžu pomôcť predchádzať ochoreniam obličiek alebo zhoršeniu existujúcich obličkových problémov.
- Vzdelávanie pacientov: Informovanie pacientov o ich diagnóze, liečbe a spôsoboch seba-obsluhy doma.
- Spolupráca s inými špecialistami: Nefrológovia často spolupracujú s inými lekármi, ako sú kardiológovia, diabetológovia, endokrinológovia, urológovia, intervenční rádiológovia, intenzivisti, anestéziológovia, chirurgovia a cievni chirurgovia, aby poskytli pacientom komplexnú starostlivosť.
Zvyčajný priebeh vyšetrenia v nefrologickej ambulancii:
- Anamnéza: Lekár sa pýta na zdravotné problémy pacienta, príznaky, predchádzajúce zdravotné problémy, lieky, ktoré pacient užíva, a rodinnú anamnézu s cieľom získať celkový obraz o zdravotnom stave pacienta.
- Fyzikálne vyšetrenie: Lekár môže vykonať fyzikálne vyšetrenie, ktoré môže zahŕňať kontrolu krvného tlaku, auskultáciu srdca a pľúc a palpáciu obličiek ako aj ostatné súčasti bežného fyzikálneho vyšetrenia vo vnútornom lekárstve (internej medicíne).
- Laboratórne testy: Za účelom posúdenia funkčného stavu obličiek je nevyhnutné odobrať vzorky krvi a moču na analýzu. Niekedy môžu byť potrebné aj odbery ďalšieho biologického materiálu. Tieto testy môžu odhaliť abnormality spojené s obličkovými ochoreniami.
- Biopsia obličiek: V niektorých prípadoch môže byť potrebné vykonať biopsiu obličiek, aby sa určila príčina ochorenia.
- Obrazové vyšetrenia: Môže byť potrebné vykonať ultrasonografiu obličiek alebo iné zobrazovacie vyšetrenia (CT, MRI, zobrazovacie metódy nukleárnej medicíny a iné), aby sa presnejšie určila príčina príznakov.
- Konzultácie s inými špecialistami: V závislosti od diagnózy môže nefrológ odporučiť konzultáciu s inými špecialistami, napr. urológom, diabetológom, internistom alebo kardiológom a ďalšími.
- Plán liečby: Po diagnostike lekár diskutuje s pacientom o najlepšom pláne liečby. Môže to zahŕňať lieky, zmeny v životnom štýle, dialýzu alebo dokonca transplantáciu obličiek.
- Dispenzarizácia: V prípade potreby nefrológ učí termíny plánovaných pravidelných kontrol pacienta v príslušných intervaloch a zaradí pacienta do tzv. dispenzarizácie v nefrologickej ambulancii, teda pravidelného ambulantného sledovania.
Aby prebehlo Vaše prvé vyšetrenie v nefrologickej ambulancii (ale aj ďalšie kontroly) časovo čo najoptimálnejšie, budete zvyčajne vopred poučení o postupe a opatreniach potrebných na zabezpečenie adekvátneho odberu moča a krvi na získanie príslušných laboratórnych výsledkov a funkčných renálnych (obličkových) testov v optimálnom prípade ešte pred Vašou návštevou v nefrologickej ambulancii.
K prvej návšteve v nefrologickej ambulancii je vhodné pripraviť si a priniesť zoznam všetkých užívaných liekov s ich presným dávkovaním ako aj vitamínov, minerálov a potravinových doplnkov; premyslieť si a odhadnúť množstvá tekutín, ktoré bežne prijímate v svojom pitom režime a zostaviť a priniesť zoznam ďalších odborníkov - špecialistov, ktorých pravidelne navštevujete (kde ste dispenzarizovaní).
Vhodné a potrebné je tiež priniesť výpis zo zdravotne dokumentácie od Vášho všeobecného lekára pre dospelých (VLPD) alebo dostupné kópie lekárskych správ z Vašich hospitalizácií a vyšetrení v rôznych špecializovaných odborných ambulanciách, prípadne takzvanú diabetickú knižku a podobne.
K prvému vyšetreniu v nefrologickej ambulancii je za bežných okolností potrebné odoslanie od Vášho všeobecného lekára pre dospelých (VLPD) a takzvaný „výmenný poukaz“ alebo „výmenný lístok“ alebo odoslanie od iného odborníka – špecialistu v takzvanej následnej zdravotnej starostlivosti.
Diagnózy zvyčajne liečené v nefrologickej ambulancii
Nefrologická ambulancia sa zaoberá diagnostikou, liečbou a sledovaním rôznych obličkových ochorení a stavov. Tu je zoznam bežných diagnóz a stavov, ktoré sú často liečené v nefrologickej ambulancii:
- Chronické ochorenie obličiek (CKD): Progresívne zhoršovanie funkcie obličiek, ktoré môže viesť k zlyhaniu obličiek až do tzv. konečného štádia obličkovej choroby (ESKD, ESRD).
- Akútne zlyhanie obličiek (AKI): Náhly pokles funkcie obličiek v dôsledku rôznych príčin, ako sú infekcie, určité lieky alebo autoimunitné stavy a ochorenia.
- Glomerulonefritída (GN): Zápal glomerulov (klbôčok vlásočníc), štruktúr v obličkách, ktoré filtrujú krv.
- Pyelonefritída (PN): Infekcia obličiek, často spôsobená baktériami.
- Nefrolitiáza: Kamene v obličkách alebo močovom systéme.
- Nefrotický syndróm: Stav charakterizovaný veľkým množstvom proteínov (bielkovín) v moči, druhotnou poruchou metabolizmu tukov, nízkou hladinou albumínu v krvi a opuchmi.
- Polycystické ochorenie obličiek (PKD): Dedičné ochorenie, pri ktorom sa vo vnútri obličiek tvoria veľké cysty.
- Hypertenzia (vysoký krvný tlak) (HT): Nefrológovia liečia prípady hypertenzie, ktoré sú priamo spojené s obličkovými problémami alebo sú ťažko kontrolovateľné.
- Elektrolytové nerovnováhy (dysbalancie elektrolytov): Stavy, ako je hyperkaliémia (vysoká hladina draslíka) alebo hyponatriémia (nízka hladina sodíka), ktoré sú často spojené s obličkovými problémami.
- Lupusová nefritída (LN): Obličkové postihnutie spôsobené systémovým „červeným“ lupusom (lupus erythematodes, erythematosus), autoimunitným ochorením.
- Vaskulitída obličiek: Zápal obličkových ciev, často spojený s autoimunitnými ochoreniami.
- Diabetická nefropatia (Diabetická obličková choroba) (DKD): Obličkové postihnutie spôsobené dlhodobými komplikáciami diabetes mellitus (cukrovky).
To sú len niektoré z mnohých obličkových stavov a ochorení, ktoré nefrológovia diagnostikujú a liečia. Je dôležité poradiť sa so svojim všeobecným alebo ošetrujúcim lekárom alebo nefrológom pri akýchkoľvek obavách alebo príznakoch súvisiacich s obličkami alebo močovým systémom.
Výkony nefrologickej ambulancie
Nefrologická ambulancia poskytuje širokú škálu služieb a výkonov zameraných na diagnostiku, liečbu a sledovanie obličkových ochorení a súvisiacich stavov. Medzi typické výkony, ktoré môže nefrologická ambulancia vykonať patria:
- Laboratórne vyšetrenia: Výkony spojené s odberom krvi a moču na analýzu, vrátane merania hladiny kreatinínu, glomerulárnej (glomerulovej) filtračnej rýchlosti (GFR), čiže glomerulovej filtrácie (GF), kompletného krvného obrazu, elektrolytov a proteinúrie a ďalšie.
- Ultrazvukové vyšetrenie obličiek: Obrazová technika na vizualizáciu štruktúry a veľkosti obličiek, ako aj prítomnosť cýst alebo kameňov, ložiskových alebo difúznych zmien.
- Biopsia obličiek: V odôvodnených prípadoch nefrologická ambulancia sprostredkuje procedúru, pri ktorej sa odstráni malý kúsok tkaniva obličky na mikroskopické, imunohistochemické a iné vyšetrenia.
-
Príprava na dialýzu:
- Hemodialýza: Procedúra, ktorá filtruje krv pacienta pomocou hemodialyzačného prístroja na odstránenie odpadových látok a nadbytočnej vody.
- Peritoneálna dialýza: Procedúra, ktorá využíva pacientovu brušnú (peritoneálnu) membránu na odstránenie odpadových látok a nadbytočnej vody z tela.
- Ambulantné monitorovanie krvného tlaku (ABPM): Výkon zameraný na sledovanie krvného tlaku pacienta počas dlhšieho časového obdobia mimo nemocnice alebo ambulancie.
- Katetrizácia (zavedenie dialyzačného katétra) a starostlivosť o cievny (vaskulárny) prístup: Počas prípravy na dialyzačnú liečbu v spolupráci s ďalšími špecialistami, ambulanciami a oddeleniami zabezpečuje starostlivosť o prístup potrebný pre hemodialýzu, napr. cez AV fistulu alebo centrálny venózny katéter, prípadne pre peritoneálnu dialýzu.
- Výučba a edukácia pacientov: Informatívne a vzdelávacie akcie pre pacientov o ich diagnózach, možnostiach liečby, dialýze, zmenách životného štýlu a iných súvisiacich témach. Kolektív nefrologickej ambulancie môže samostatne alebo v spolupráci s inými organizáciami usporadúvať takéto vzdelávacie akcie aj pre všeobecnú verejnosť alebo zdravotnícku verejnosť zo všetkých špecializácií alebo pre špecializácie zamerané na prácu v oblasti nefrológie a dialýzy.
- Konzultácie a plánovanie transplantácie obličiek: Informovanie pacientov o možnostiach transplantácie obličiek, vrátane rizík, výhod a postupu samotnej operácie.
Toto sú bežné výkony, ktoré môže poskytovať alebo sprostredkovať nefrologická ambulancia. Konkrétne dostupné výkony a služby sa môžu líšiť v závislosti od toho-ktorého pacienta a jeho diagnózy ako aj podľa špecifík konkrétneho pracoviska.








































 Prehľadné stručné informácie o základných oblastiach záujmu nefrológie
Prehľadné stručné informácie o základných oblastiach záujmu nefrológie
|
|---|
Klinická nefrológiaNefrológia je lekárska špecializácia zameraná na diagnostiku, liečbu a prevenciu ochorení obličiek a močového systému. Nefrológovia sú internisti, ktorí sa špecializujú na obličky a sú odborníci na ich fungovanie, ochorenia a liečbu. Obličky sú dva orgány umiestnené v dolnej časti chrbta, ktoré majú za úlohu filtrovať krv a odstraňovať z tela odpadové látky a prebytočnú vodu vo forme moču. Obličky tiež pomáhajú udržiavať rovnováhu elektrolytov, regulovať krvný tlak a produkovať hormóny, ktoré ovplyvňujú červené krvinky a kosti. Nefrológia sa zaoberá širokou škálou ochorení a stavov, medzi ktoré patrí:
Nefrológovia vykonávajú rôzne diagnostické a liečebné postupy, ako sú:
Nefrológia je dôležitá lekárska špecializácia, ktorá sa zaoberá prevenciou, diagnostikou a liečbou obličkových ochorení a súvisiacich stavov. Vzhľadom na rastúci výskyt ochorení, ako sú diabetes mellitus a hypertenzia, ktoré môžu mať vplyv na obličky, dopyt po špecialistoch v oblasti nefrológie sa zvyšuje. Pacienti s obličkovými ochoreniami vyžadujú dôkladnú starostlivosť a odborné vedenie od nefrológov, aby udržiavali zdravie obličiek a znižovali riziko komplikácií a zlyhania obličiek. Nefrológovia spolupracujú s inými lekárskymi špecialistami, ako sú kardiológovia, endokrinológovia, urológovia a reumatológovia, aby poskytli komplexnú starostlivosť o pacientov s obličkovými ochoreniami. Tiež sa podieľajú na výskume a vzdelávaní, aby pomohli vylepšiť pochopenie obličkových ochorení a rozvíjať nové liečebné prístupy a technológie. Význam nefrológie ako medicínskej špecializácie je neustále rastúci, pretože ochrana a udržiavanie zdravia obličiek sú kľúčové pre celkové zdravie a pohodu jednotlivca. Nefrológovia majú zásadnú úlohu v zdravotníctve, keďže sa zaoberajú diagnózou, liečbou a prevenciou obličkových ochorení, ktoré môžu mať významný vplyv na kvalitu života pacientov. S rastúcim dôrazom na prevenciu a riadenie chronických ochorení, ako sú diabetes a hypertenzia, je čoraz dôležitejšie, aby nefrológovia pracovali s pacientmi a inými zdravotníckymi odborníkmi na identifikáciu a riešenie obličkových problémov včas. Nefrológovia zohrávajú kľúčovú úlohu pri zlepšovaní kvality života svojich pacientov tým, že im poskytujú prispôsobenú starostlivosť a odborné rady, či už ide o liečbu akútnych ochorení alebo o dlhodobú starostlivosť o chronické stavy. Ich úsilie v oblasti výskumu a vzdelávania pomáha zlepšovať pochopenie obličkových ochorení a rozvíjať nové a účinnejšie liečebné prístupy pre budúce generácie.
|
Ultrazvukové vyšetrenie obličiekUltrazvukové, teda ultrasonografické (USG) vyšetrenie obličiek je neinvazívna, bezbolestná a bezpečná metóda zobrazovania, ktorá sa používa na vyšetrenie a hodnotenie štruktúry a funkcie obličiek. Ultrazvuk využíva zvukové vlny na vytvorenie obrazu vnútornej štruktúry obličiek, čo umožňuje lekárovi identifikovať možné problémy alebo abnormality. Ultrazvuk obličiek môže byť užitočný pri diagnostike a sledovaní rôznych obličkových ochorení, ako sú:
Ako prebieha ultrazvukové vyšetrenie obličiek?
Ultrazvukové vyšetrenie obličiek je bezpečná a efektívna metóda na diagnostiku a sledovanie rôznych obličkových problémov. Výhodou ultrazvuku je, že nevyužíva ionizujúce žiarenie, ako je to pri röntgenových vyšetreniach alebo počítačovej tomografii (CT), čo znižuje riziko pre pacienta. Ultrazvuk je tiež rýchle a pohodlné vyšetrenie, ktoré poskytuje okamžité výsledky a umožňuje lekárom rýchlo identifikovať a riešiť možné problémy s obličkami. |
DialýzaDialýza je liečebný proces, ktorý sa používa na čistenie krvi u pacientov so zlyhávaním obličiek. Keď obličky nefungujú správne, hromadia sa v tele odpadové látky, nadbytočné elektrolyty a prebytočná tekutina, čo môže viesť k vážnym zdravotným komplikáciám. Dialýza napomáha odstráneniu týchto nežiaducich látok z tela, aby sa zabránilo komplikáciám a udržala sa kvalita života pacienta. Existujú dva hlavné typy dialýzy: hemodialýza a peritoneálna dialýza.
Voľba medzi hemodialýzou a peritoneálnou dialýzou závisí od viacerých faktorov, ako sú zdravotný stav pacienta, životný štýl, dostupnosť zariadení a odborníkov a osobné preferencie. Lekár alebo nefrológ spolupracuje s pacientmi, aby určil najvhodnejšiu metódu dialýzy pre ich konkrétnu situáciu. |
Purifikácia krviPurifikácia (očisťovanie, čistenie) krvi, teda odstraňovanie nežiaducich látok a častíc z krvi, je dôležitý proces v medicíne. Na čistenie krvi sa používajú rôzne metódy v závislosti od špecifických potrieb pacienta a typu nečistôt, ktoré sa majú odstrániť. Medzi niektoré z bežných metód purifikácie krvi patrí: Dialýza: Dialýza je proces, ktorý sa používa na čistenie krvi u pacientov so zlyhávaním obličiek. Existujú dva hlavné typy dialýzy - hemodialýza a peritoneálna dialýza. Hemodialýza používa umelú membránu (dialyzátor) a dialyzačný roztok na odstránenie odpadových látok, nadbytočných elektrolytov a prebytočnej tekutiny z krvi. Peritoneálna dialýza využíva peritoneálnu membránu (brušnú membránu, pobrušnicu, peritoneum) a dialyzačný roztok zavádzaný do brušnej dutiny na čistenie krvi. Plazmaferéza: Plazmaferéza je metóda purifikácie krvi, pri ktorej sa oddelí plazma od ostatných zložiek krvi. Tento proces sa často používa na liečbu autoimunitných ochorení, ako je napríklad Guillain-Barrého syndróm alebo myasthenia gravis. Po oddelení plazmy sa krvné zložky vrátia do tela pacienta a plazma sa buď nahrádza čistou plazmou alebo plazmatickými náhradami. Hemoperfúzia: Hemoperfúzia je proces, pri ktorom sa krv pacienta prevedie cez adsorbent (často aktívne uhlie alebo syntetická polymérna náplň), ktorý viaže toxické látky a nežiaduce látky na svoj povrch. Táto metóda sa používa najmä pri otrave liekmi alebo pri liečbe niektorých metabolických ochorení. Imunoadsorpcia: Imunoadsorpcia je metóda, pri ktorej sa špecifické protilátky alebo iné imunitné zložky odstránia z krvi pacienta. Tento proces sa používa na liečbu niektorých autoimunitných ochorení, ako je napríklad lupus, a na odstránenie prebytočných protilátok pred transplantáciou orgánov. Fotoferéza: Fotoferéza, známa aj ako extrakorporálna fotoferéza, je metóda, pri ktorej sa krv pacienta ožaruje ultrafialovým svetlom v prítomnosti fotosenzitívnej látky, ako je napríklad 8-metoxypsoralén. Tento proces ničí aktivované T-lymfocyty, ktoré môžu spôsobiť zápal a autoimunitné reakcie. Fotoferéza sa používa na liečbu niektorých autoimunitných ochorení a kožných porúch, ako je napríklad chronická choroba reakcie štepu voči hostiteľovi, teda graft-versus-host disease (GvHD) a mykózny fungoides. Leukoferéza: Leukoferéza je proces, pri ktorom sa z krvi pacienta odstránia nadbytočné biele krvinky (leukocyty), najmä v prípadoch, keď je ich koncentrácia príliš vysoká, ako napríklad pri leukémii. Počas leukoferézy sa krv prefiltruje cez zariadenie, ktoré separuje a zadržiava biele krvinky, zatiaľ čo ostatné zložky krvi sa vracajú do tela pacienta. Trombocytoferéza: Trombocytoferéza je proces, pri ktorom sa z krvi pacienta odstránia nadbytočné trombocyty (krvné doštičky). Táto metóda sa používa na liečbu ochorení, ako je esenciálna trombocytémia, pri ktorých je koncentrácia trombocytov v krvi abnormálne vysoká. Trombocytoferéza znižuje riziko zrážania krvi a zlepšuje cirkuláciu. Erytrocytoferéza: Erytrocytoferéza je metóda odstraňovania nadbytočných červených krviniek (erytrocytov) z krvi pacienta. Tento proces sa používa najmä u pacientov s polyglobúliou (abnormálne vysoký počet červených krviniek) alebo pri ochoreniach, ako je napríklad kosáčikovitá anémia, kde je potrebné odstrániť poškodené červené krvinky. Tieto metódy purifikácie krvi sa používajú na liečbu rôznych ochorení a stavov v závislosti od špecifických potrieb pacienta. Nefrológovia, hematológovia a odborníci na purifikáciu krvi vyberajú najvhodnejšiu metódu purifikácie krvi na základe diagnózy, zdravotného stavu pacienta a celkových cieľov liečby. |
Transplantácie obličiekTransplantácia obličky (KTx, RTx, NTx) je chirurgický zákrok, ktorým sa zdravá oblička od živého alebo mŕtveho darcu prenáša do pacienta trpiaceho zlyhávaním obličiek. Transplantácia obličky je často preferovanou možnosťou liečby pre pacientov so závažným zlyhávaním obličiek, pretože ponúka lepšiu kvalitu života a dlhšie prežívanie ako dialýza. Proces transplantácie obličky zahŕňa nasledujúce kroky:
Výhody transplantácie obličky. Transplantácia obličky prináša viacero výhod v porovnaní s dialýzou. Medzi tieto výhody patria:
Riziká a komplikácie transplantácie obličky. Aj keď transplantácia obličky ponúka mnoho výhod, je dôležité si uvedomiť aj riziká a možné komplikácie. Medzi tieto patria:
Napriek týmto rizikám a komplikáciám je transplantácia obličky pre mnohých pacientov s chronickým zlyhávaním obličiek najlepšou možnosťou liečby. Konečné rozhodnutie o tom, či je transplantácia obličky vhodná pre konkrétneho pacienta, závisí od jeho celkového zdravotného stavu, preferencií a konzultácie s odborníkmi, ako sú nefrológovia a transplantologický tím. |
| © MUDr. Ľubomír Polaščín, 2003 - 2026. |